2 février 2016 – Mise à jour le 2 mai 2024
QUELLE SOLUTIONS ESTHÉTIQUES POUR LES SEINS TROP PETITS ?
Mauvaise hérédité ! Tout se décide à la puberté, lorsque la glande mammaire entre en contact pour la première fois avec les hormones féminines. Si votre sensibilité à ces hormones (génétiquement déterminée) est faible, il y a toutes les chances que vos seins soient menus.
AUGMENTER LA TAILLE DES SEINS AVEC UN LIPOFILLING (GREFFE DE GRAISSE)
Cette intervention consiste à prélever la graisse disgracieuse du corps (fesses, cuisses, ventre) et à la réinjecter dans les seins pour leur donner du volume. Elle convient à celle qui ont des petits seins et souhaitent une augmentation modérée de leur volume, sans passer par la case « prothèses ». Avantage : aucun corps étranger dans le corps. Rien que du 100 %« bio » ! Les femmes peuvent gagner ainsi une taille de bonnet. « Encore faut-il être suffisamment replète pour pouvoir prélever la graisse nécessaire… Les femmes aux petits seins sont souvent maigrichonnes » indique le Dr Robin Mookherjee, chirurgien plasticien. Les femmes aux seins asymétriques sont également de bonnes candidates. Sinon, le lipofilling peut être utilisé en complément d’une pose de prothèses, pour adoucir les contours des seins, obtenir un résultat plus naturel, moins visible, notamment chez des patientes maigres ou pour une reconstruction après cancer.
LIRE AUSSI : Des nouveaux seins sans l’ombre d’une cicatrice !
Y a t-il des contre-indications au lipo filling des seins ?
Les antécédents de cancer du sein dans la famille, une peau de mauvaise qualité, pas assez de graisse à prélever.
Avant l’intervention
- Vous devez faire une mammographie.
- Un bilan sanguin vous est prescrit.
- Il est important de stopper tout médicament contenant de l’aspirine dans les 3 semaines précédent l’intervention.
- Il faut cesser de fumer, à minima 15 jours avant et après l’intervention.
- Vous devez consulter le médecin-anesthésiste au plus tard 48 heures avant l’intervention.
Comment se déroule un lipofilling des seins ?
Sous anesthésie générale légère, on aspire de la graisse (environ 1 litre), à l’aide d’une fine canule que l’on réinjecte sous forme de fins « spaghettis » dans les seins, après l’avoir purifiée. Les points d’injection sont cachés dans le sillon sous le sein. Une fois revascularisée, la graisse deviendra un composant vivant de la zone où elle a été déposée. Mais il faut injecter plus de graisse que nécessaire pour arriver à un résultat, car environ 50 % du volume se résorbe dans les semaines qui suivent. Les sutures post-lipo sont réalisées avec des fils résorbables. Il n’y a pas de points sur la zone de lipo-filling. L’opération dure environ 2 heures.
Et après ?
On sort de la clinique le jour même. Les seins sont gonflés pendant 3 semaines (on peut s’aider de compresses glacées pour diminuer l’œdème) et des ecchymoses (bleus) marquent la peau pendant une dizaine de jours. On soit porter un soutien-gorge médical pendant 3 semaines pour assurer une bonne prise de la greffe. Il n’y a pas cicatrice. Le résultat est visible immédiatement après l’intervention, mais il est définitif entre 1 et 3 mois. A noter : dans ce genre d’intervention, des petites micro-calcifications (sortes de petites boules dures) peuvent se forment au cours du processus de la graisse. Elles sont sans danger mais peuvent être mal interprétées à la mammographie. D’où l’importance de bien conserver ses clichés d’avant l’intervention, et d’informer le radiologue que l’on a pratiqué un lipofilling. Une seconde séance peut être réalisée 6 à 12 mois plus tard pour améliorer le volume. L’intervention se termine par une suture avec des points résorbables, et la mise en place d’un pansement.
Quels sont les risques du lipofilling des seins ?
- La formation de kystes durs et douloureux dans les 3 à 6 mois suivant l’intervention qui nécessite une nouvelle opération pour les retirer.
- Une prise insuffisante de la graisse qui oblige à refaire un lipoflling 6 mois plus tard.
Quel spécialiste consulter pour un lipofilling des seins ?
Un chirurgien plasticien.
Quel est le prix d’un lipofilling des seins ?
Environ 4000 €.
LIRE AUSSI : Aréoles et mamelons disgracieux, seins tubéreux : la chirurgie esthétique ôte les complexes
AUGMENTER LA TAILLE DES SEINS AVEC DES PROTHÈSES MAMMAIRES
Y a t-il des contre-indications aux prothèses mammaires ?
Les maladies auto-immunes (sclérose en plaque, polyarthrite rhumatoïde, etc) car il y a un risque d’activer le processus inflammatoire.
LIRE AUSSI : Prothèses mammaires et cancer : les réponses à vos questions
Avant l’intervention
- Il y a tout un tas de points sur lequel il faut s’accorder avec le médecin. Choisir des nouveaux seins, c’est technique !
- En prime, comme pour toute intervention chirurgicale, un bilan sanguin vous sera demandé, ainsi qu’une mammographie.
- Vous devez stopper tout médicament contenant de l’aspirine dans les 3 semaines précédent l’intervention.Cesser de fumer, à minima 15 jours avant et après l’intervention.
- Consulter le médecin-anesthésiste au plus tard 48 heures avant l’intervention.
- Etre à jeun au minimum 6 heures avant l’intervention.
Des prothèses rondes ou anatomiques ?
Jusqu’ici, c’était votre anatomie et le résultat que vous attendiez de l’intervention qui orientait le choix de la prothèse. Vous aviez le choix entre des prothèses rondes ou anatomiques (en forme de gouttes, plus proches de l’aspect naturel des vrais seins). Mais depuis l’affaire du LAGC, les chirurgiens privilégient les prothèses à texture lisse, qui sont rondes. Donc plus trop le choix ! Elles donnent des seins en forme de pommes, bombés sur la partie supérieure. Toutefois l’aspect sera différent selon le degré de projection souhaité (l’avancée de l’aréole et du mamelon). Plus il est haut et plus l’aspect est pigeonnant (mais très artificiel aussi).
Quel volume, je choisis ?
Depuis l’avènement du Wonderbra, le calibre des seins ne cesse d’augmenter. De 190/200 cm3 dans les années 80, on est passé à 250 cm3 en 2000, et aujourd’hui 300 cm 3. Soit l’équivalent d’un bonnet C bien rempli. Aux Etats-Unis, le volume moyen est plus proche des 400 cm3. C’est le bonnet D ou E qui est la norme. A vous d’évaluer ce qui sera le plus joli sur votre morphologie. A noter que les vrais seins sont toujours asymétriques. Cette différence se retrouvera aussi sur votre future poitrine, c’est très important pour un résultat naturel.
Quel matériau, du gel de silicone ou du sérum physiologique ?
- Le gel de silicone est le matériau le plus couramment utilisé car celui qui imite le mieux la consistance naturelle des vrais seins. Il s’agit d’un gel « cohésif », c’est à dire épais, qui ne peut pas se répandre si l’enveloppe se fissure. Il n’est reste pas moins très souple au toucher. Actuellement, 90 % des prothèses implantées sont en gel de silicone.
- Le sérum physiologique est une alternative pour celles qui refusent le silicone. Les prothèses sont pré-remplies (en usine) d’eau salée (un produit totalement inoffensif pour l’organisme) ou « gonflables », c’est à dire remplies par le chirurgien lui-même au cours de l’intervention. Il peut ainsi ajuster précisément le volume. Une valve évite que l’eau ne s’écoule de la prothèse. Encore plus souple que les prothèses en silicone, elles posent cependant un problème lorsque la peau de la patiente est très mince. Des plis, des vagues, peuvent se former sur la prothèse, et être visibles à la surface de la peau. Par ailleurs, il y a toujours un risque que le dispositif se dégonfle brutalement. On se retrouve alors en 15 minutes avec un sein totalement à plat ! Au secours !
- Les prothèses en hydrogel composées d’eau gélifiée, offrent une texture très proche des prothèses en silicone tout offrant un matériau sécurisant. Elles sont toutefois très peu utilisées.
L’enveloppe de la prothèse
Elle est en élastomère de silicone, avec une surface qui peut être plus ou moins texturée (lisse ou rugueuse). Mais aujourd’hui cette « texturation » est mise en cause. De fait, on remarque que l’incidence du LAGC (Lymphome Anaplasique à Grandes Cellules) est supérieur avec les prothèses macro-texturées. On a donc tendance à privilégier les lisses. Le tout est à la fois souple et solide, pour ne pas se fissurer.
Par ou passe t-on pour installer la prothèse ?
- Le creux de l’aisselle (incision axillaire). Cette voie a l’avantage de préserver entièrement le sein, ce qui n’est pas négligeable. Toutefois, la cicatrice reste visible lorsqu’on lève les bras. Si vous vivez dans une région ensoleillée et allez souvent à la plage, il y a peut-être une option plus discrète. Par ailleurs, l’accès étant très éloigné du sein, il nécessite un large décollement des tissus. Les suites peuvent être plus costauds.
- L’aréole (incision trans ou péri-aréolaire). La cicatrice se fond complètement dans l’aréole, elle ne se voit pas. Mais elle ne séduit pas toutes les femmes qui redoutent de perdre la sensibilité des mamelons. Cette voie ne convient pas non plus à celles qui ont de trop petites aréoles.
- Le sillon sous-mammaire (incision inframammaire). C’est la cicatrice la plus visible mais la voie d’accès la plus simple pour le chirurgien, qui se retrouve directement sur « site ».
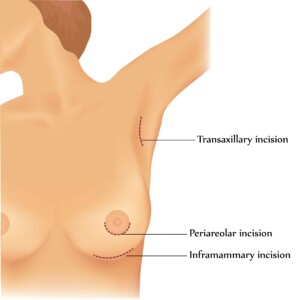
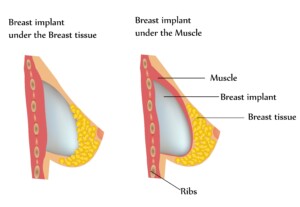
Ou place t-on la prothèse ?
- Derrière la glande mammaire (rétro-glandulaire).
Le résultat est plus naturel, l’aspect des seins plus souple, et l’intervention peu douloureuse. Mais il faut une épaisseur de peau et de graisse suffisante pour ne pas distinguer les contours de la prothèse.
- Derrière le muscle pectoral (rétro-pectoral ou dual-plane). L’intervention est plus douloureuse, mais la technique convient bien aux patientes à peau fine.
Comment se déroule une pose d’implants mammaires ?
Le praticien opère généralement sous anesthésie générale. Les prothèses sont installées lorsque vous êtes allongée, puis on vous redresse en position assise pour vérifier qu’elles sont correctement placées. Sur les sujets au torse maigrichon, le chirurgien peut ajouter un petit volume de graisse (prélevé sur les cuisses) autour des prothèses pour les rendre moins visibles (ont parle alors de technique « composite »). Des drains aspiratifs peuvent être posés de chaque côté des seins pour évacuer le sang qui s’accumule autour des prothèses et peut former des hématomes. L’intervention dure environ une heure. On quitte le bloc les seins recouverts d’un pansement compressif.
Et après ?
On passe une nuit en clinique. Le lendemain, les drains sont retirés et le pansement est remplacé par un soutien-gorge de contention. Il devra être conservé jour et nuit pendant un mois, le temps qu’une capsule se forme autour de l’implant et le fixe. La cicatrice doit être nettoyée quotidiennement avec un antiseptique local pendant 15 jours. Les seins ont un aspect d’obus, soufflés par l’œdème. Il s’atténue progressivement après 1 mois. On ressent une sensation de tension désagréable, comme une montée de lait qui n’en finit pas. Malgré tout, lorsque les muscles ne sont pas touchés, on arrive à se passer d’antalgiques. Dans le cas contraire, il faut s’attendre à une semaine un peu difficile. On ressent comme de grosses courbatures dans le thorax. Et quand on essaie de lever un bras, une tension douloureuse irradie jusqu’à l’aisselle. Les ecchymoses sont surtout présentes après une pose par voie axillaire. Une thrombose veineuse superficielle (ou paraphlébite) peut également survenir après une pose de prothèses par voie sous-mammaire, entraînant rougeurs, œdème et douleurs sous le sein. Le problème se règle avec la prise d’anti-inflammatoires.Les plus vaillantes peuvent reprendre le travail après un repos de quatre jours, si elles veillent à garder les bras le long du corps. Les fils sont retirés après 15 jours.
Les semaines suivant la pose de prothèses mammaires
Des patchs de silicone placés sur les cicatrices dès le retrait des fils, évitent qu’elles n’évoluent défavorablement. L’œdème a disparu et les ecchymoses (s’il y en a) sont moins visibles. En revanche, la poitrine est toujours un peu ankylosée, avec un engourdissement persistant de la peau et une insensibilité des mamelons (à fortiori lorsque l’aréole a été traumatisée). Les douleurs spontanées ont disparu mais on est toujours gênée pour lever les bras (pendant un mois). Les cicatrices démangent aussi un peu.
Après un à deux mois après la pose de prothèses mammaires
Vous pouvez déjà vous faire une bonne idée du résultat. L’œdème a disparu et la poitrine a perdu son aspect figé. Pour l’essentiel, les sensations sont redevenues normales, sauf au niveau des mamelons qui peuvent mettre encore quelques mois à récupérer. Les cicatrices sont encore un peu rouges et indurées. Pas de bronzette pendant plusieurs mois (parce qu’une cicatrice qui a bronzé ne retrouve plus jamais sa couleur d’origine). On peut reprendre l’activité sportive.
Six mois après une augmentation mammaire
La cicatrice commence à blanchir, elle devient moins visible. L’insensibilité des mamelons a disparu.
Un an après l’augmentation des seins
Les cicatrices se sont stabilisées. Mais il faudra faire contrôler régulièrement les implants par votre chirurgien, tous les deux à trois ans. Consultez le aussi systématiquement dès que l’aspect des prothèses change ou si vous recevez un choc violent sur la poitrine.
Quels sont les risques d’une pose d’implants mammaires ?
- Un hématome, une accumulation de sang autour de la prothèse survenant dans les suites immédiates de l’intervention. C’est assez peu fréquent. Il faut alors rouvrir pour l’évacuer.
- Un épanchement séreux, une accumulation de liquide lymphatique associée à un œdème important. Mais c’est plus rare. Il oblige à retirer la prothèse, qui pourra être remplacée dans six mois.
- Une infection, même si elle est très rare, peut exiger l’ablation de la prothèse. Certaines surviennent même plusieurs années après l’intervention !
- L’apparition de coques. (*)Lorsqu’on introduit un corps étranger dans l’organisme, une membrane fine et souple (appelée « capsule ») l’entoure de manière physiologique. Mais dans certains cas, cette membrane s’épaissit et forme une coque fibreuse autour de l’implant, qui peut devenir très dure et causer des douleurs. L’implant peut même se déformer et changer la forme des seins. Il faut alors retirer la prothèse. Ce sont ces fameuses « coques » qui font dire aux hommes qu’ils repèrent du premier coup d’œil les faux seins car pas mal de femmes victimes de cette complication se baladent topless, en toute insouciance sur les plages. Leur survenue est imprévisible. Elles peuvent se former des mois, voire des années après l’opération, sur un seul sein ou les deux. On sait seulement que celles qui ont déjà eu le problème ont des chances de récidives. Si le durcissement est douloureux, les implants sont retirés.
- La fuite de silicone. Les prothèses peuvent s’user avec le temps, se fissurer, et le gel migrer en dehors la capsule et former des « siliconomes » (accumulation de silicone). Il faut alors opérer pour retirer , et changer les implants. D’où l’importance du suivi par le médecin.
- Les cicatrices anormales. Les deux variétés les plus redoutées par les chirurgiens sont les cicatrices hypertrophiques et les cicatrices chéloïdes (fréquentes chez les peaux jeunes et pigmentées). Elles se traitent avec l’application de pansements de silicone, des injections de corticoïdes. Parfois, elles exigent une reprise chirurgicale à six mois ou un an.
- Des contours visibles et perceptibles au toucher chez les patientes maigres.
- Des plis, des vagues, chez les mêmes patientes.
- Une insensibilité persistante au niveau de l’aréole et du mamelon.
- Un déplacement de la prothèse. Il faut alors rouvrir et la replacer.
- Une rotation de la prothèse. Cela arrive notamment quand on remplace une prothèse ronde par une anatomique, la loge pour la recevoir n’étant plus adaptée.
- Un pneumothorax, un épanchement d’air dans le thorax qui gêne brutalement la respiration et nécessite une hospitalisation.
- La rupture des prothèses, toujours possible avec l’usure. Il est recommandé de faire une mammographie pour vérifier l’état des implants après dix ans. En se faire contrôler par son chirurgien tous les deux ou trois ans pour vérifier leur état. Si vous constatez une modification de l’aspect des seins, ou si vous avez subi un choc violent sur les seins, consultez aussi.
Qui consulter pour une pose de prothèses mammaires ?
Un chirurgien plasticien.
Quel est le prix d’une augmentation mammaire ?
De 5000 à 7.000 €. La sécurité sociale assure une prise en charge, après entente préalable, dans les cas d’agénésie mammaire (l’absence de développement mammaire, soit une poitrine totalement plate), et de reconstruction après cancer.
VRAI/FAUX
Les prothèses explosent en vol. FAUX. Ben, tiens ! Et sonner en passant sous les portiques de sécurité aussi, vous y avez pensé ?
Elles empêchent d’allaiter. FAUX. Les prothèses sont placées derrière la glande mammaire, donc ne gênent en rien l’allaitement. Mais pour une grossesse, attendez au moins six mois après l’intervention.
Elles gênent les mammographies. VRAI. Il faut systématiquement indiquer au radiologue que vous êtes porteuse d’implants afin qu’il adapte au mieux ses méthodes d’investigation.





